
وبلاگ همافزایی دانشجویان دکتر حسینی مطلق- motlagh@iust.ac.ir
دانشکده مهندسی صنایع- دانشگاه علم و صنعت ایران
وبلاگ همافزایی دانشجویان دکتر حسینی مطلق- motlagh@iust.ac.ir
دانشکده مهندسی صنایع- دانشگاه علم و صنعت ایرانبررسی مقالات مرتبط با زنجیره تأمین خون- بررسی مقاله دوم

عنوان:
یک مدل احتمالی دوسطحی چندلایهای برای بهینهسازی شبکه زنجیره تأمین خون
چکیده:
در این مقاله، یک مسئله برنامهریزی احتمالی دوسطحی برای طراحی زنجیره تأمین گلبولهای قرمز خون ارائه شدهاست که به طور همزمان تصمیمات مربوط به تولید، موجودی و مکانیابی در زنجیره را در نظر گرفتهاست. در این مسئله، در سطح اول تصمیمات مربوط به مکانیابی مراکز جمعآوری خون سیار و در سطح دوم، تصمیمات موجودی و تولید خون تعیین میشوند. به این منظور، یک مدل برنامهریزی عدد صحیح مختلط چندهدفه پیشنهاد شدهاست که به دنبال حداقل کردن همزمان تعداد اتلاف واحدهای خونی، هزینههای کل سیستم و مدت زمان تحویل خون به نقاط تقاضا میباشد. این مدل چندهدفه، با استفاده از روش محدودیت اپسیلون، به مدل تکهدفه تبدیل شدهاست و از یک مطالعه موردی واقعی برای ارزیابی مدل استفاده شدهاست و نتایج حاصل و تحلیلهای آنها، گزارش شدهاند.
مقدمه:
دسترسی به خون سالم و کافی در طول فرآیندهای درمانی، نقش مهمی در تضمین سلامتی بیماران دارد. در حالت کلی، زنجیره تأمین خون شامل چهار سطح جمعآوری، تولید و فرآوری، ذخیرهسازی و توزیع خون است که به منظور دستیابی به یک جواب بهینه کلی، سعی در برنامهریزی و طراحی زنجیره تأمین خون به شکل یکپارچه میباشد که در طی آن، تصمیمات مربوط به هر چهار سطح، به طور همزمان بهینهسازی میشوند. خون پس از جمعآوری به انواع فرآوردههای خونی نظیر گلبولهای قرمز، گلبولهای سفید، پلاسما و پلاکت تجزیه میشود که هر کدام از این مشتقات خونی، کاربردهای خاص خود را دارند و دارای طول عمر مختص به خود میباشند. به علاوه، خون با توجه به شناساگرهای خاصی که بر سطح سلولهای خونی وجود دارد، به هشت گروه تقسیم میشود: +O-،O+،AB-،AB+،B-،B+،A-،A. برای تضمین یک انتقال خون ایمن، گروه خونی فرد گیرنده و فرد اهداکننده باید با یکدیگر سازگار باشند. بهعلاوه باید به این نکته توجه داشت که استفاده از گروههای خونی جایگزین، عوارضی نظیر عفونتهای خونی به همراه دارد که برای کاهش چنین عوارضی، باید تا حدامکان از گروه خونی خود بیمار برای تزریق استفاده کرد.
از دیگر ویژگیهای زنجیره تأمین خون، خاصیت فسادپذیری محصولات خونی است و غیر قابل پیشبینی و نامنظم بودن تقاضای خون نیز، منجر به وقوع کمبود و مازاد واحدهای خونی میشود که سبب تحمیل هزینههای اضافی بر شبکه زنجیره تأمین خون میگردد. همچنین، عرضه خون نیز با توجه به نامنظم بودن فرآیند اهدای خون، غیرقطعی میباشد که بر پیچیدگیهای زنجیره تأمین خون میافزاید.
باتوجه به موارد مذکور، در این مقاله یک مدل برنامهریزی احتمالی دوسطحی برای بهینهسازی شبکه یکپارچه زنجیره تأمین گلبولهای قرمز خون ارائه شدهاست. در این مقاله، ملاحطاتی نظیر انواع گروههای خونی و احتمال جایگزینی بین گروههای خونی سازگار و نیز اولویتهای جاگزینی بین انواع گروههای خونی درنظرگرفته شدهاست. همچنین از یک روش حملونقل واقعی برای انتقال واحدهای خونی استفاده شدهاست. اهداف مدل، حداقل کردن هزینه شبکه، حداقل کردن مدت زمان تحویل واحدهای خونی و حداقل کردن تعداد واحدهای خونی فاسدشده است.
ویژگیهای اصلی مدل:
· استفاده از برنامهریزی احتمالی دوسطحی برای طراحی شبکه یکپارچه زنجیره تأمین گلبولهای قرمز خون با در نظر گرفتن ملاحظاتی نظیر انواع گروههای خونی و خاصیت جایگزینی بین گروههای خونی سازگار و اولویت جایگزینی بین این گروهها و غیرقطعی بودن عرضه و تقاضا.
· استفاده از مراکز خون سیار برای جمعآوری خون از مناطق دورافتاده.
· محاسبه هزینه حملونقل به صورت تابعی از هزینه سوخت مورد استفاده در وسایل نقلیه و مسافت طیشده.
شرح مسئله:
ساختار شبکه ارائهشده در این پژوهش، شامل چهار لایه تحت عنوان مراکز خون سیار، مراکز خون محلی، مراکز خون منطقهای و بیمارستانها میباشد که شمای کلی آن در شکل زیر نشان داده شدهاست.

شکل 1. شمای کلی شبکه زنجیره تأمین خون ارائهشده
عملیات جمعآوری خون میتواند هم در مراکز خون سیار که به صورت وسایل نقلیه خونگیری در مناطق مختلف پراکنده شدهاند و هم در مراکز خون محلی، انجام شود. عملیات تولید و فرآوری خون نیز، میتواند هم در مراکز خون محلی و هم مراکز خون منطقهای صورت بگیرد که مراکز خون منطقهای در مقایسه با مراکز خون محلی، دارای تجهیزات پیشرفتهتری هستند و به همین دلیل، فرآوردههای خونی در صورت نیاز به آزمایشهای دقیقتر، از مراکز خون محلی به مراکز خون منطقهای فرستاده میشوند. در موارد اندکی، سلامت درصدی از خونها تأیید نمیشود که در این موارد، این واحدهای خونی دورریز میشوند که با توجه به این که میزان دورریز کمتر از 0.1 درصد میباشد، در این مدل ناچیز در نظر گرفته شده و دورریز خون در این مدل، فقط در صورت فاسد شدن خون رخ میدهد. همچنین، به منظور کمینه کردن تعداد واحدهای خونی فاسدشده، از سیاست FIFO برای مدیریت موجودی خون استفاده میشود.
تصمیمات اصلی مدل:
· تعداد و محل مراکز خون سیار.
· میزان گلبولهای قرمز جمعآوریشده در مراکز خون سیار که برای آزمایش به مراکز خون محلی و منطقهای فرستاده میشوند.
· میزان گلبولهای قرمز جمعآوریشده در مراکز خون محلی که برای آزمایش به مراکز خون منطقهای فرستاده میشوند.
· سطح موجودی خون در مراکز خون محلی و منطقهای و بیمارستانها.
· نحوه تخصیص خون از مراکز خون محلی و منطقهای به بیمارستانها.
· میزان و گروه واحدهای خونی که جایگزین میشوند.
مفروضات مدل:
· درصد خونهای ناسالم، ناچیز در نظر گرفته شدهاست.
· از سیاست موجودی FIFO برای مدیریت ذخایر خونی استفاده میشود.
· عرضه و تقاضا غیرقطعی است.
· ظرفیت موجودی در مراکز خون محلی، منطقهای و بیمارستانها محدود است.
· ظرفیت انتقال خون بین سطوح زنجیره تأمین محدود است.
· مدل چند دورهای است.
· وقوع کمبود در هیچ دورهای و در هیچ بیمارستانی مجاز نیست.
توابع هدف:
تابع هدف اول: هزینه کل شبکه شامل هزینههای راهاندازی مراکز خون سیار، هزینههای عملیاتی و هزینههای حملونقل را حداقل میکند.
تابع هدف دوم: میانگین زمان تحویل خون به بیماران را حداقل میسازد که شامل زمانهای عملیاتی در هر تسهیل و زمانهای لازم برای اجرای آزمایش بر روی واحدهای خونی و زمانهای حملونقل میباشد.
تابع هدف سوم: به حداقل ساختن تعداد واحدهای خونی فاسدشده میپردازد.
محدودیتها:
محدودیت (4): بیان میکند که تعداد مراکز خونی سیار به کار گرفته شده در هر دوره محدود است.
محدودیتهای (5) و (6): تعداد واحدهای خونی را که به ترتیب در مراکز خون محلی و منطقهای میتوانند مورد آزمایش قرار گیرند، محدود میکنند.
محدودیت (7): تعداد واحدهای خونی را که از مراکز خون محلی به مراکز خون منطقهای فرستاده میشوند، محدود میکند.
محدودیتهای (8) و (9): بیان میکنند که حداکثر یک مرکز خون سیار، میتواند به هر مرکز خون محلی و منطقهای تخصیص پیدا کند.
محدویت (10): تضمین میکند که هر مرکز خون سیار، فقط میتواند به یک مرکز خون محلی یا مرکز خون منطقهای تخصیص پیدا کند.
محدودیتهای (11)-(13): سطح موجودی خون در هر دوره را به ترتیب برای مراکز خون محلی و منطقهای و بیمارستانها محاسبه میکنند.
محدودیتهای (14)-(16): تعداد واحدهای خونی فاسدشده در هر دروره را به ترتیب برای مراکز خون محلی و منطقهای و بیمارستانها محاسبه میکنند.
محدودیت (17): تضمین میکند که تعداد واحدهای خون کافی، برای برآوردن تقاضاها در هر دوره جمعآوری شدهاست.
محدودیتهای (18)-(20): محدودیت ظرفیت موجودی را برای مراکز خون محلی و منطقهای و بیمارستانها را بیان میکنند.
محدودیتهای (21)-(23): حداکثر میزان واحدهای خونی مجاز برای انتقال بین هر مرکز خون محلی و هر مرکز خون منطقهای، هر مرکز خون محلی و هر بیمارستان و نیز، هر مرکز خون منطقهای و هر بیمارستان را به ترتیب بیان میکنند.
محدودیت (24) و (25): نوع متغیرهای تصمیم را تعیین میکنند.
رویکرد حل:
در این مقاله، یک مدل سه هدفه ارائه شدهاست که این مدل، با استفاده از روش محدودیت اپسیلون، به یک مدل تکهدفه و قابل حل تبدیل شدهاست. به علاوه، برای برخورد با عدم قطعیت در عرضه و تقاضا، این مدل قطعی به یک مدل برنامهریزی احتمال دوسطحی تبدیل شدهاست که در آن، برای عرضه و تقاضا سناریوهای مختلف تعریف شده و احتمال وقوع هر کدام از این سناریوها نیز تعیین شدهاست.
نتایج محاسباتی:
این مدل بر روی برای یک مطالعه موردی واقع در کشور اُردن پیاده شدهاست که دارای یک مرکز خون منطقهای، 3 مرکز خون محلی، 22 بیمارستان و 36 مرکز جمعآوری سیار خون میباشد و شش سناریو مختلف برای نشان دادن مقادیر مختلف عرضه و تقاضا به کار گرفته شدهاست. سپس، هم مدل قطعی و هم مدل احتمالی با استفاده از نرمافزار GAMS حل شدهاست و نتایج حاصل از این مدل از قبیل میزان متوسط اتلاف خون و تعداد واحدهای خونی مورد نیاز برای ارضای تقاضاها در هر بیمارستان مقایسه شدهاند. به علاوه، تعداد متوسط واحدهای خونی فاسدشده برای مدلهای یکپارچه و جداگانه، نحوه عملکرد مدل پیشنهادی در مقایسه با مدلهایی که فسادپذیری خون را لحاظ نکردهاند، نحوه عملکرد مدل با در نظر گفتن خاصیت جایگزینی گروههای خونی و همچنین، نحوه عملکرد مدل با تغییر همزمان پارامترهای مهم مسئله، ارزیابی و گزارش شدهاند. در این مقاله، مکانهای کاندید برای استقرار مراکز سیار، با توجه به دسترسپذیری به نقاط عرضه خون و فاصله آنها از نقاط تقاضا تعیین شدهاند که از بین این نقاط کاندید، مکانهای بهینه جهت استقرار مراکز سیار در شکل 2 با نقاط آبی نشان داده شدهاست و این نقاط به گونهای انتخاب شدهاند که قادر به ارضای تقاضاها، تحت هر شش سناریوی تعیینشده هستند.
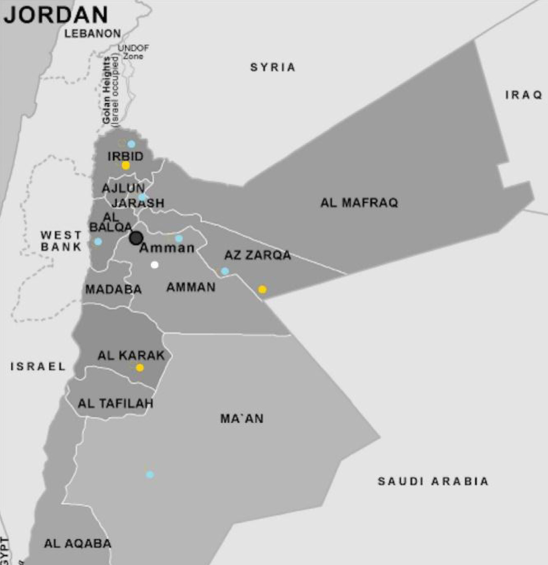
شکل2. مکانهای بهینه مراکز خون سیار
یافتههای این مسئله حاکی از آن است که این سیستم طراحیشده در مقایسه با سیستم موجود، عملکرد بهتری داشته و هزینههای سیستم کاهش پیدا کرده و همچنین، تعداد واحدهای خونی فاسدشده تا 77.3 درصد کاهش یافتهاست. برای بررسی اثرات یکپارچهسازی شبکه زنجیره تأمین خون، نتایج مدل یکپارچه و مدلهای جداگانه مقایسه شدند که نتایج حاصل، حاکی از برتری مدل یکپارچه بر مدلهای جداگانه بود.


























