وبلاگ همافزایی دانشجویان دکتر حسینی مطلق- motlagh@iust.ac.ir
دانشکده مهندسی صنایع- دانشگاه علم و صنعت ایران
وبلاگ همافزایی دانشجویان دکتر حسینی مطلق- motlagh@iust.ac.ir
دانشکده مهندسی صنایع- دانشگاه علم و صنعت ایرانمدل بهینهسازی استوار برای تهیه، تولید و توزیع یکپارچه در زنجیره تامین پلاکت (مقاله چهارم)

چکیده
در این مقاله زنجیره تامین پلاکت یکپارچه ارائه شده است که در آن تقاضا با توجه به نوع بیمار متفاوت است. در ابتدا ، با توجه به روش آفرزیس و روش تولید سنتی پلاکت، دو مدل برنامهریزی عددصحیح مختلط براساس سیاستهای FIFO و LIFO ارائه میشوند. از آنجا که در عمل پلاکتهای تازه ترجیح داده میشوند، یک مدل دو هدف ایجاد شده است که اولین هدف حداکثر کردن طراوت و تازگی واحدهای تحویل دادهشده و هدف دوم به حداقل رساندن هزینههاست، ایجاد شده است. برای مقابله با عدمقطعیت تقاضا، یک رویکرد بهینهسازی استوار ارائه شده و اعتبار مدل در یک مطالعه موردی، بررسی شده است.
کلید واژهها: زنجیره تامین پلاکت، فسادپذیری، برنامهریزی تولید و توزیع، استواری و برنامهریزی آرمانی چند هدفه اصلاح شده
مقدمه
پلاکتهای خون به عنوان یک محصول مشتق از خون انسان که به صورت داوطلبانه اهدا میشود، بسیار با ارزش هستند و به طور معمول دارای طول عمر بین 5 تا 7 روز هستند. تزریق پلاکت برای بیمارانی که تعداد پلاکت کم دارند، ضروری است. تزریق پلاکت در درجه اول، برای بیمارانی که مبتلا به سرطان هستند و شیمی درمانی انجام میدهند، کسانی که پیوند مغز استخوان دریافت میکنند و کسانی که داروهایی برای اختلال پلاکت مصرف میکنند، انجام میشود. همچنین تزریق پلاکت توسط بیمارانی که جراحی قلب باز انجام دادهاند، مورد نیاز است زنجیره تامین پلاکت شامل جمعآوری خون و پلاکتهای خون از اهداکنندگان و آزمایش، تولید و توزیع پلاکتها به مراکز پزشکی است.
چالش های اولیه برای کنترل موجودی پلاکتها مربوط به محصولات منسوخ و کمبودها که از عدمقطعیت تقاضای و ماندگاری محدود بوجود میآیند، میباشد. دادههای سازمان بهداشت جهانی (WHO) نشان می دهد که 87.5 درصد از کشورهای در حال توسعه، در ۲۰۱۲ ، ۲۰۱۳ و ۲۰۱۴ به ترتیب 30.1%، 26.4% و 23.4% ضایعات خون داشتند.
متخصصان پزشکی پلاکتها را به عنوان بخشی از برنامه درمانی یا جراحی در مواقع اضطراری به بیماران تزریق میکنند. این بدان معناست که دسترسی به مقدار مناسب پلاکتها بسیار مهم است، زیرا در صورت عدمموجودی کافی، ممکن است درمانها لغو شود که منجر به تلفات میشود. خصوصیات پلاکت ها و پیچیدگی زنجیره تأمین آن نیاز به ایجاد یک متدولوژی و ارتباط تنگاتنگ بین کلیه مراحل زنجیره خونرسانی از جمله جمعآوری، فرآوری و توزیع دارد. شبکه زنجیره تأمین پلاکت غالباً شامل ایستگاههای خونی، مراکز خون منطقهای و بیمارستانها است که در شکل 1 نشان داده شده است.
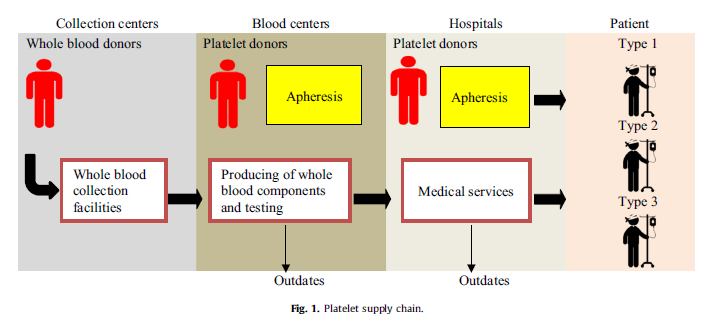
پلاکتها یا از خون کامل و یا از طریق آفرزیس تهیه میشوند. 73٪ از کل پلاکتها با استفاده از روش buffy coat ، 23٪ با دیافراگم و 4٪ به روش پلاسمای غنی از پلاکت تولید میشوند. تعداد پلاکتهای گرفته شده از آفرزیس شش تا هشت برابر بیشتر از اهدا خون کامل است. اگرچه پلاکتهای آفرزیس نسبت به پلاکتهای خون کامل ترجیح داده میشود، اما مشکل اصلی آفرزیس هزینه بالای کیتهای جمعآوری است. علاوه بر این، زمان اهدای بسیار طولانیتر از اهدای خون کامل است، بنابراین بسیاری از اهداکنندگان موافق با این روش اهدا نیستند .
از آنجا که واحدهای تازه ترجیح داده میشوند، در این مقاله یک روش عملی برای مدلسازی زنجیره تأمین پلاکت یکپارچه با تقاضای سنی متمایز به منظور افزایش تازگی واحدهای تحویل داده شده، تدوین شده است.
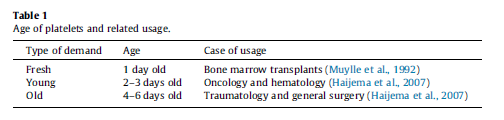
تقاضای پلاکت را میتوان براساس نوع بیمار طبقهبندی کرد.که در جدول 1 این طبقهبندی نمایش دادهشده است. بیماران نوع اول، بیمارانی هستند که پیوند مغز استخوان یا پیوند عضو انجام دادهاند که از پلاکتهای تازهتر استفاده میکنند. بهتر است مقدار پلاکت موردنیاز برای چنین بیمارانی از اهداکننده فراهم شود. نوع دوم بیماری، آنکولوژی و هماتولوژی است که از پلاکتهای جوان استفاده میکنند. نوع سوم بیماری و جراحی عمومی است که از پلاکتها در سنین بالا میتوان استفاده کرد. برای بهبود کارآیی زنجیره تأمین پلاکت، سه نوع بیمار و بیمارستان در نظر گرفته شده است. هدف اصلی این مطالعه بهینهسازی کلیه مراحل زنجیره تامین پلاکت، بهبود استفاده از اهدای داوطلبانه و افزایش کیفیت خدمات در نقاط پزشکی با توجه به نوع بیمار و سن پلاکتها است.
خلاصه مرور ادبیات
سهم اصلی این مقاله که آن را از مطالعات مرتبط متمایز میکند به شرح زیر است:
تهیه خون کامل، تولید و توزیع پلاکتها در سه مدل ریاضی برنامهریزی عدد صحیح
در نظر گرفتن خط سیاستهای LIFO و FIFO و مقایسه نتایج به دست آمده با یک مدل دو هدف که، هدف اول به حداقل رساندن هزینههای لجستیک، کمبود و ضایعات و هدف دوم به حداکثر رساندن مقدار تازگی است.
در نظر گرفتن تازگی پلاکت به عنوان یکی از عوامل مؤثر بر کیفیت و امنیت درمان به ویژه برای بیمارانی که سیستم ایمنی آنها در معرض آلودگی باکتریایی است.
طبقهبندی سه نوع از بیماران و بیمارستانهایی که خدمات پزشکی ارائه میدهند.
با توجه به عدمقطعیت ذاتی پارامتر تقاضا، ما یک رویکرد برنامهریزی بهینهسازی تصادفی استوار را با استفاده از روشهای حل استوار اعمال کردیم.
مدل پیشنهادی یک مطالعه موردی واقعی برای اعتبارسنجی نشان داده است.
تعریف مسئله و فرمول ریاضی
به عبارت واقعی، واحدهای اهداشده در ایستگاه های خونی جمعآوری و برای تولید اجزای خونی به مراکز خون منطقهای فرستاده میشوند. واحدهای خون اهدا شده باید ظرف شش ساعت به مراکز خون منتقل شوند، در غیر این صورت واحدهای اهدای عضو نمیتوانند برای تولید پلاکت استفاده شوند. اجزای خون در یک مرکز خون منطقهای فرآوری میشوند و بر اساس تقاضای روزانه به مراکز پزشکی تحویل داده میشوند. زنجیره تأمین مورد بررسی شامل چندین مرکز جمعآوری خون، یک مرکز خون منطقهای و چند بیمارستان است. تعداد بهینه سفارشات باید طی چندین دوره توسط مدیریت بانک بیمارستان، براساس میزان مصرف در دورههای قبل مشخص شود. تسهیلات جمعآوری بلافاصله پس از صدور دستورالعمل از مرکز خون، خون و پلاکتها را جمع میکند. همانطور که گفته شد، واحدهای خونی جمعآوری شده برای شروع فرآوری باید طی شش ساعت به مرکز خون منتقل شوند. بنابراین، یک مرکز خون هیچگونه موجودی از خون کامل را برای دستورات بعدی نگه نمیدارد. به محض ورود پلاکتها به بیمارستان، بانکهای خون بیمارستان واحدهای موجود را براساس گروه سنی دستهبندی کرده و از آنها برای معالجه پزشکی مختلف استفاده میکنند. به دلایل اقتصادی و تقویت سطح کیفیت خدمات بیمارستانها، چندین مدل برنامهریزی عدد صحیح مختلط ارائه شده است. دو مدل اول تک هدف هستند و کل هزینه لجستیک را کمینه میکنند مدل سوم از برنامهریزی عدد صحیح مختلط با اهداف به حداقل رساندن هزینه لجستیک و به حداکثر رساندن تازگی واحدهای تحویل داده شده به بیمارستانها، مدل چهارم، یک مدل برنامهریزی عدد صحیح مختلط تصادفی دو هدفه در نظر گرفته شده است که شامل پارامتر عدمقطعیت تقاضا است، که یک روش بهینه سازی تصادفی استوار برای مقابله با عدمقطعیت استفاده شده است.
در این تحقیق فرضیات زیر در نظر گرفته شده است:
· ظرفیت تولید پلاکت در مراکز خونی و بیمارستانها، محدود است.
· تقاضا برای پلاکتهای تازه، جوان و قدیمی تا حداکثر ماندگاری در نظر گرفته شده است.
· زمان تحویل برای عرضه خون و پلاکتها صفر است. به عبارت دیگر، سفارشات صادر شده از بیمارستانها و مراکز خون بلافاصله انجام میشود.
· از آنجا که مرکز خون فقط بیمارستانهای یک شهر را در بر میگیرد، مدت زمان انتقال پلاکتها از مراکز خونی به بیمارستانها بسیار ناچیز است و هیچ تاثیری در سن محصولات ندارد.
· وقتی که از پلاکتها در مرکز خون و بیمارستان استفاده نمیشود، هزینه ضایعات داریم.
· تعداد اهدا کنندگان ثبت شده برای خون و پلاکت کامل محدود است.
· پلاکتهای تازه تنها از طریق اهداکننده آفرزیس دریافت میشوند.
· بانکهای پلاکت بیمارستان از ظرفیت محدودی برخوردار هستند.
مدل 1: برنامهریزی عددصحیح مختلط تحت سیاست FIFO (MIPF)
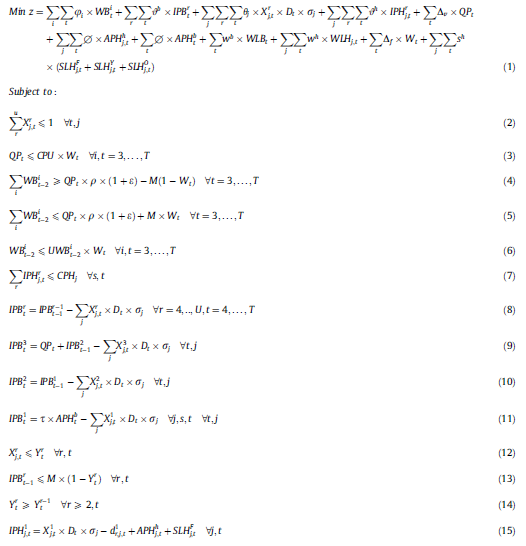
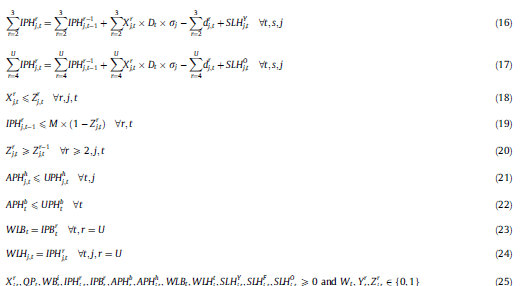
معادله 1 هزینه کل را به حداقل میرساند. این هزینه شامل هزینههای تهیه (هزینه جمعآوری خون و حمل خون اهدا شده از مراکز جمع آوری به مرکز خون) ، هزینههای تنظیم و هزینه متغیر تولید و هزینه نگهداری موجودی در مرکز خون و بیمارستانها، هزینه تحویل پلاکت ها از مراکز خونی به بیمارستانها، هزینههای اتلاف در مراکز خونی و بیمارستانها و هزینه کمبود در بیمارستانها.
محدودیت (2) تضمین میکند که مجموع واحدهای تحویل داده شده از مرکز خون با سنین مختلف در هر دوره، کمتر از تقاضای کل بیمارستانها باشد.
محدودیت (3) ظرفیت تولید را در مرکز خون محدود میکند.
محدودیتهای (4) و (5) معادلات تعادل برای خونهای کامل اهدا شده و پلاکتهای تولید شده .
محدودیت (6)، به محدودیتهای تعداد اهداکنندگان ثبت نام شده در مراکز جمعآوری اشاره دارد.
محدودیت (7) تضمین میکند که موجودی پلاکتها در بیمارستان از ظرفیت بانک پلاکت تجاوز نمیکند.
محدودیت (8) تا (11) معادلات تعادل موجودی پلاکت در مرکز خون در پایان هر دوره برای هر گروه سنی است.
محدودیت (8) نشان میدهد که موجودی پلاکت که بیش از سه روز قدمت دارد، با موجودی باقیمانده از دوره قبلی منهای مقدار واحدهای ارسال شده به بیمارستانها برابر است.
محدودیتهای (12)-(14) تضمین سیاست صدور FIFO است.
هنگامی که واحدهای قدیمیتر در دسترس باشند، موجودی یک سن خاص(جدیدتر) نمیتواند از مرکز خون به بیمارستان ارسال شود.
محدودیتها (15)-(17) محدودیت تعادل موجودی که مقدار موجودی پلاکت در پایان دوره را برحسب گروه سنی بروز رسانی میکند.
محدودیت (15) همچنین واحدهای تولید شده توسط آفرزیس در بیمارستانها را به موجودی یک روزه پیوند میزند.
محدودیتهای (16) و (17) به ترتیب، بعد از برآورده کردن تقاضای پلاکت جوان و پیر، موجودی را در انتهای روز محاسبه میکنند.
محدودیتهای (18)_(20) مشخص میکنند که واحدهای اضافی جوانتر برای برآورده شدن تقاضای پیر ، تنها در صورت عدم دسترسی به واحدهای خونی قدیمی، مورد استفاده قرار میگیرند.
محدودیتهای (21) و (22) به ترتیب حداکثر تعداد اهداکنندگان پلاکت آفرزیس در بیمارستان و مرکز خون نشان میدهد.
محدودیتها (23) و (24) به ترتیب ضایعات را در مرکز خون و بیمارستان شناسایی میکنند.
مدل 2: مدل برنامهریزی عدد صحیح مختلط تحت سیاست LIFO (MIPL)
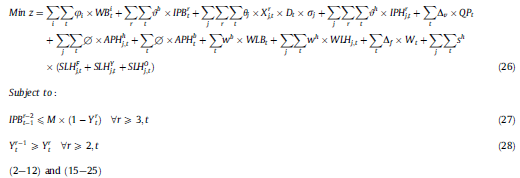
در این مدل از محدودیتهای (27) و (28) به جای محدودیت (13) و (14) برای تصمیم گیری تحت سیاست LIFO در زنجیره تأمین پلاکت استفاده شدهاست.
محدودیتهای (27) و (28) سیاستهای صدور LIFO را نشان میدهد. به عبارت دیگر، در صورت وجود واحدهای جوان تر موجودیهای سن بالاتر نمیتواند به بیمارستانها اختصاص یابد.
مدل 3 برنامهریزی عدد صحیح مختلط دو هدف (BMIP)
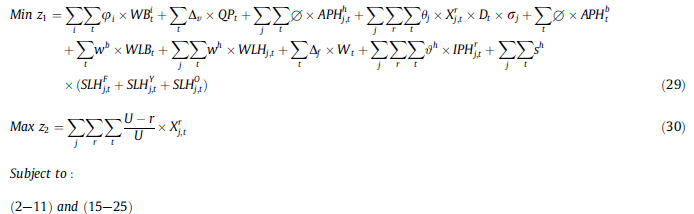
تا این مرحله ، ما دو مدل عدد صحیح را ارائه دادهایم که از سیاستهای FIFO و LIFO پیروی میکنند.
از آنجا که میزان مصرف در بیمارستانهای مختلف متفاوت است، ممکن است مرکز خون با یک سیاست سختگیرانه مانند FIFO یا LIFO قادر به تحقق تقاضا نباشد.
بنابراین، معادله (30) را به عنوان تابع هدف دوم، مدل برنامهریزی عدد صحیح مختلط دو هدف ارائه میدهیم.
برای مدل سازی BMIP ، آن محدودیت هایی که نمایانگر سیاست های FIFO و LIFO هستند ، به ترتیب از MIPF وMIPL برداشته میشوند. معادله (30) میانگین ماندگاری پلاکتهایی که به بیمارستانها تحویل داده شده را، حداکثر میکند.
مدل 4: برنامهریزی عدد صحیح مختلط تصادفی دو هدف (BSMIP)
با توجه به اینکه تقاضای بیمارستانها سازگار نیست و با گذشت زمان در حال نوسان است، باید عدمقطعیت مدل در نظر گرفته شود. بنابراین ما مدل خود را براساس رویکرد سناریو برای رسیدگی به عدم قطعیت ارائه کردیم. تعداد پلاکتهای مورد استفاده در طی یک فرآیند پزشکی نامشخص است و به دلایل مختلفی بستگی دارد. به عنوان مثال، دوز و دفعات تزریق پلاکت به میزان پلاکت بیمار، شدت خونریزی، تجربه پزشک بستگی دارد. به همین دلیل، سه سناریو با انحرافات مختلف از میانگین دوز مورد انتظار مصرف شد،ه را در نظر میگیریم.
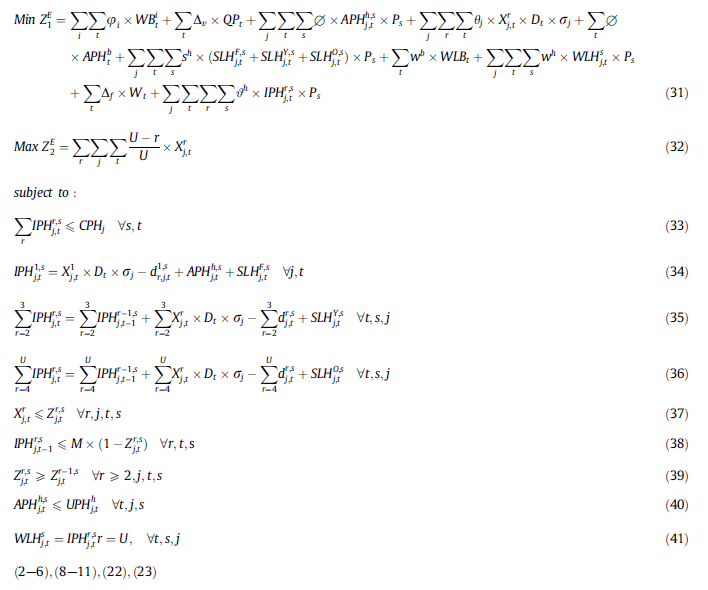
رویکرد حل
برنامهریزی آرمانی با عدمقطعیت
تکنیک جدیدی برای برنامهریزی مسائل تصمیمگیری چند هدفه توسط چانگ به نام برنامهریزی آرمانی چند هدفه اصلاح شده. (RMCGP) ارائه شده است. با استفاده از مفاهیم RMCGP حل BMIP به شرح زیر است:
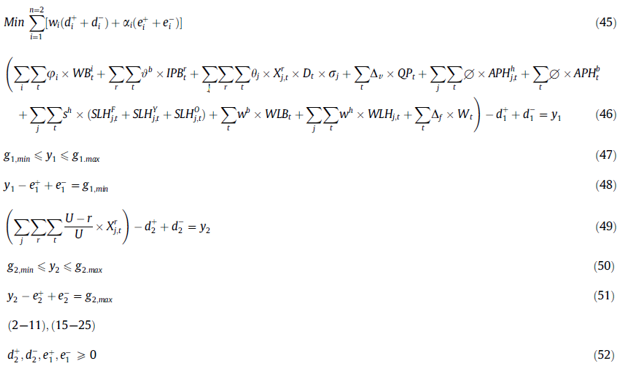
مدل بهینهسازی استوار (RBMIP)
عدم اطمینان در عرضه پلاکت مربوط به نوسانات تقاضا است، که این امر همچنین بر عملکرد اجزای زنجیره تأثیر می گذارد.
اولین گام برای ترکیب تقاضای نامشخص در مدل سازی زنجیره تأمین ، انتخاب یک روش مناسب برای مقابله با عدم قطعیت است. مدل سازی بهینهسازی استوار به معنای یک راه حل قوی قابل اتکا است ، یعنی همان چیزی است که برای هرگونه تحقق یک پارامتر نامشخص باید امکان پذیر باشد.
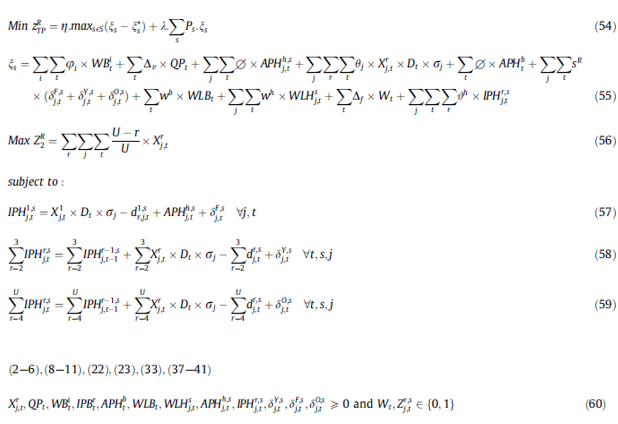
برنامهریزی آرمانی چند هدفه اصلاح شده برای مدل RBSMIP
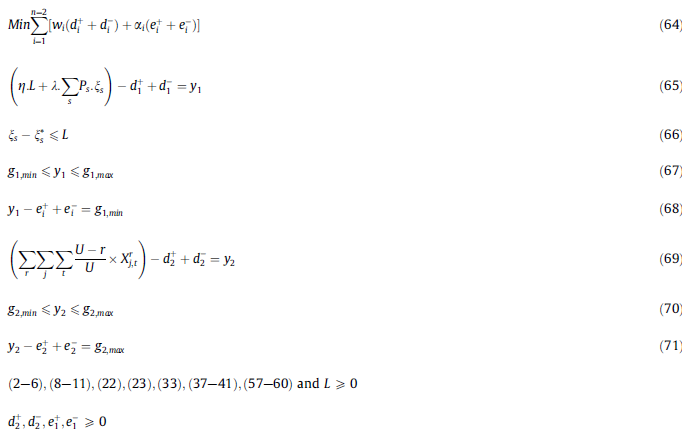
انحراف از سطوح آرمان در نظر گرفته شده توسط تصمیم گیرنده در رابطه 64 به حداقل میرسد.
معادلههای (65) و (69) به ترتیب محدودیتهای مربوط به هدف اول و دوم هستند.
معادله (66) خطی شدن تابع هدف استوار را به عنوان اولین هدف نشان میدهد.
محدودیتها (67) و (70) به ترتیب به فاصله رسیدن به هدف اول و دوم مربوط میشوند.
نتایج
دادههای موردنیاز از یک مرکز خونی مهم در شهر تهران جمع آوری شد.
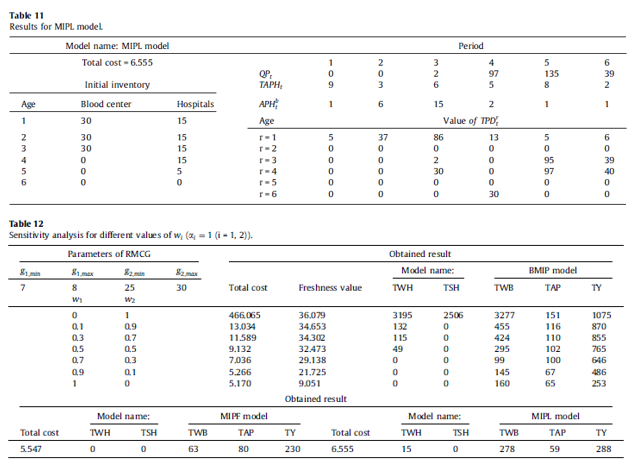
در این بخش یک مرور کلی برای مقایسه عملکرد سه مدل قطعی معرفی شده در شماره 2 ارائه شده است. اجرای این مدلها برای دادههای واقع بینانه، بینشهای مدیریتی زیر را تولید میکند (جداول 11-13)
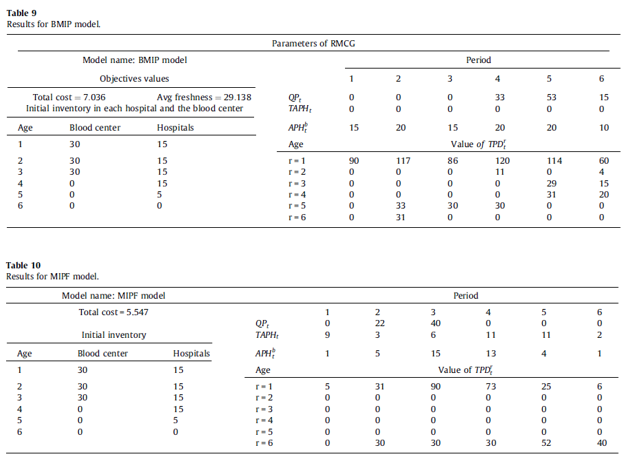
· جدول 9 نتایج حل مدل BMIP نشان میدهد، که تمام پلاکتها در مرکز خون تولید میشوند. این بدان معناست که بار اصلی پاسخگویی به تقاضا بر روی مرکز خون است و بیمارستانها مسئولیت کمتری دارند.
· جدول 10، نتایج مدل MIPF نشان میدهد، که میزان پلاکتهای تولیدشده توسط مرکز خون و بیمارستانها را نمایش میدهد و بیمارستانها توانایی تولید پلاکت مورد نیاز خود را دارند و مجبور نیستند به طور کامل به مرکز خون یا بیمارستانهایی که میزان مصرف بالایی دارند، وابسته باشند. برای دوباره پرکردن موجودی، مدل MIPF بهتر عمل کرد.
· با نگاهی اجمالی به نتایج گزارش شده در جدول 11 ، بیمارستان هایی که میزان مصرف آنها کم است و یا قادر به پر کردن مجدد آنها نیستند ترجیح میدهند سیاست صدور LIFO را انجام دهند. مراکز کلینیکی که خدماتی از قبیل مغز استخوان و پیوند عضو و درمان آنکولوژی را ارائه میدهند به پلاکتهای تازه بیشتری احتیاج دارند.
جدول 12 متغیرهای وزن در مدل BMIP را با مدلهای MIPF و MIPL مقایسه کرده است. نتایج نشان میدهد که افزایش w2 ، هدف دوم (میانگین طراوت) و هدف اول (هزینه کل ) افزایش میدهد. این رفتار نشان میدهد که دو هدف در تضاد هستند. در این جدول نیز تأثیر متغیرهای تصمیمگیری بر هدف دوم نشان داده شده است. افزایش طراوت به عنوان هدف دوم باعث میشود پلاکت تازهتری به بیمارستانها تحویل داده شود و همچنین میزان واحدهای منسوخ شده افزایش مییابد.
اگر تصمیمگیرندگان مرکز انتقال خون میخواهند ضمن حفظ کیفیت (طراوت) پلاکتها، ضایعات و کمبود کل را به حداقل برسانند، باید توابع هدف را بر روی w1 = 0.7 و w2 = 0.3 تنظیم کرد. انتخاب این وزن برای توابع هدف باعث میشود هزینه کل بیشتر از هزینه MIPL و MIPF شود، اما میتوان پلاکتهای تازه بیشتری را برای بیماران بیمارستان فراهم کرد.
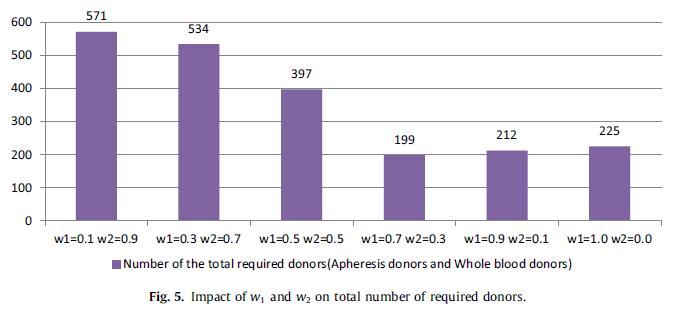
معیار دیگر برای انتخاب مقادیر مناسب w1 و w2 تعداد اهدا کنندگان مورد نیاز برای پاسخگویی به تقاضا است. شکل 5 تعداد اهداکنندگان مورد نیاز را نشان میدهد. بدیهی است، در w1 = 0.7 و w2 = 0.3، اهدا کننده کمتری نسبت به سایر مقادیر W1 وW2 لازم است.
از آنجا که بیمارستانها را میتوان براساس انواع خدمات پزشکی ارائه شده به بیماران طبقهبندی کرد ، ما تحقیق را انجام میدهیم تا متوجه شویم که برای کدام نوع بیمارستان، مدل ما بهترین عملکرد را دارد. به عنوان مثال عمده خدمات ارائه شده در بیمارستان امام خمینی تهران برای بیماران سرطانی است در حالی که پیوند مغز استخوان فقط در بیمارستان شریعتی انجام میشود. جدول 14 میزان مصرف پلاکت را برای هر گروه سنی در هر نوع بیمارستان نشان میدهد

استواری جواب در مقابل استواری مدل
ما یک ضریب جریمه به عنوان هزینه نقض محدودیت برای کمبود تقاضای پلاکت در نظر میگیریم. این هزینه جریمه در هدف (57) برای یافتن یک حل بهینه یا یک حل تقریبا بهینه (استواری جواب) و یک حل امکانپذیر یا حل نزدیک به امکانپذیر (استواری مدل) قرار داده شده است.
برای جلوگیری از کمبود تقاضای پلاکت در بیمارستان، یک تصمیمگیرنده ریسکپذیر میتواند مقادیر بالاتر را برای هزینه جریمه در نظر گیرد که هزینه کل را افزایش میدهد. از طرف دیگر ، با تمرکز بر هدف به حداقل رساندن هزینه، ممکن است یک تصمیمگیرنده ریسکپذیر مقادیر جریمه کوچکتری را برای تحقق تقاضا تعیین کند که باعث کاهش هزینه کل خواهد شد. بنابراین، با تغییر در هزینه نقض محدودیت، یک تصمیمگیرنده میتواند مبادلات بین کل هزینه مورد انتظار (عملکرد قوی هدف) و تقاضای تحقق هر سناریو را بررسی کند.
نتیجهگیری
مطالعه حاضر بر ماهیت فسادپذیری پلاکتها به عنوان یک جزء کمیاب متمرکز شده است. حفظ زنجیره تأمین کارآمد نیاز به هماهنگی کلیه مؤلفهها دارد. بنابراین، یک زنجیره تأمین یکپارچه که شامل تهیه، تولید و توزیع پلاکتها است، مورد توجه قرار گرفت. هدف نهایی ارائهدهندگان مراقبتهای بهداشتی و مراکز درمانی، افزایش کیفیت خدمات و درمان بیماران است. این بدان معنی است که تازگی پلاکت به عنوان یک عامل مؤثر در نتیجه تزریق، در مدل ریاضی گنجانیده شده است. تولید پلاکت به روش سنتی و آفرزیس در نظر گرفته شد. مطالعه حاضر سه مدل قطعی را ارائه میدهد که در آن سیاستهای مختلف صدور (LIFO و FIFO) مورد بررسی قرار گرفته و دو مدل تصادفی برای مقابله با عدمقطعیت پیشنهاد شده است. مدل دو هدف به عنوان یک مدل واحد با استفاده از برنامهریزی آرمانی چند هدفه که در آن چندین سطح آرمان در نظر گرفته شده است منجر به انعطاف پذیری بیشتر میشود. از روشهای برنامهریزی عددصحیح برای مدلسازی زنجیره تأمین استفاده شده و نتایج عددی برای هر دو مدل قطعی و تصادفی مورد بحث قرار گرفته است.